La tuberculose, qu’est-ce que c’est ?
La tuberculose est une maladie infectieuse causée par une bactérie.
Avant, la tuberculose portait le nom de « phtisie » ou de « consomption » parce que les personnes atteintes de cette maladie étaient très maigres.
Quelle est la cause de la tuberculose ?
La cause de la tuberculose est une bactérie. Cette bactérie s’appelle Mycobacterium tuberculosis. On l’appelle aussi le bacille de Koch. Un bacille est une bactérie qui a la forme d’un petit bâton. Koch est le nom d’un spécialiste en bactérie allemand (bactériologiste) qui a découvert cette bactérie en 1882.
La tuberculose est-elle contagieuse ?
Le plus souvent (2 fois sur 3), la tuberculose touche les poumons, on parle alors de tuberculose pulmonaire.
La tuberculose pulmonaire est une maladie contagieuse. Les bactéries se trouvent dans les crachats (glaires expectorées) et dans les toutes petites gouttes d’eau qu’une personne projette dans l’air quand elle tousse, quand elle parle ou quand elle respire. Une personne qui a une tuberculose pulmonaire peut donc infecter les personnes autour d’elle en toussant, en parlant ou en respirant dans la même pièce.
La tuberculose peut toucher d’autres parties du corps, on parle alors de tuberculose extra-pulmonaire. Les tuberculoses extra-pulmonaires ne sont pas contagieuses.
Comment se développe la tuberculose ?
Toutes les personnes infectées ne tombent pas malades :
chez 9 personnes infectées sur 10, le corps se défend très bien contre les bactéries ;
chez certaines personnes, la bactérie reste présente dans le corps, mais elles ne sont pas malades et elles ne sont pas contagieuses. C’est un peu comme si les bactéries ‘dormaient’ dans le corps. On parle de tuberculose latente. Une tuberculose latente peut devenir active si le corps se défend ensuite moins bien.
Dans 1 cas sur 10, une personne infectée développe la maladie. On parle de tuberculose active. Une fois sur 2, la tuberculose devient active dans les 2 ans après la contamination.
Quels sont les facteurs de risque de la tuberculose ?
Certaines personnes ont plus de risque de développer la maladie,
On parle de personnes ‘à risque’ de développer la maladie. Ce sont, par exemple :
les jeunes enfants ;
les adolescents ;
les personnes âgées ;
les personnes atteintes par le virus du SIDA (VIH) ;
les personnes qui prennent des médicaments qui diminuent les défenses contre les infections (médicaments immunosuppresseurs) ;
les personnes migrantes et demandeuses d’asile qui viennent d’un pays où la tuberculose est très présente ;
les personnes sans-abris ;
les personnes qui ne mangent pas assez ou pas assez bien (personnes dénutries) ;
les personnes qui ont un problème de consommation d’alcool ;
les personnes qui ont un problème de consommation de drogues (personnes toxicomanes) ;
les personnes qui voyagent dans les pays où la tuberculose est courante ;
les personnes détenues en prison
les personnes qui sont en contact avec des personnes malades comme les professionnels de soins et les travailleurs sociaux.
Quelle est la fréquence de la tuberculose ? Qui est le plus souvent touché par la tuberculose ?
Dans le monde, 1 personne sur 3 a une tuberculose latente. En 2018, c’est surtout dans les 8 pays suivants qu’on a diagnostiqué de nouvelles personnes atteintes de tuberculose : Inde, Chine, Indonésie, Philippines, Pakistan, Nigeria, Bangladesh et Afrique du Sud.
En Belgique, en 2020 :
830 personnes ont reçu le diagnostic de tuberculose ;
sur 100 000 personnes, un peu plus de 7 personnes ont reçu le diagnostic de tuberculose ;
la tuberculose est plus fréquente dans les grandes villes ;
la tuberculose est 9 fois plus élevée chez les personnes de nationalité étrangère originaires de pays où la tuberculose est très fréquente.
La tuberculose est une infection qui évolue lentement. Il se passe pas mal de temps entre la contamination et l’apparition des premiers signes. Une fois sur 2, la tuberculose devient active dans les 2 ans après la contamination.
Signes généraux
Les signes de la maladie peuvent être très généraux. Ils ressemblent aux signes de beaucoup d’autres maladies :
Tuberculose pulmonaire
Si la tuberculose touche les poumons (tuberculose pulmonaire), les signes peuvent être :
Tuberculose extra-pulmonaire
La tuberculose peut toucher d'autres parties du corps, par exemple :
les ganglions lymphatiques : ils peuvent gonfler, surtout dans le cou, sous les bras (dans les aisselles) et dans les plis en haut des jambes (plis de l’aine) ;
les voies urinaires ;
le cerveau et la moelle épinière (système nerveux central) : il peut y avoir une inflammation du cerveau (encéphalite) ou des enveloppes autour du cerveau (méningite) ;
les os et les articulations : la tuberculose peut toucher une ou plusieurs vertèbres, ce qui provoque des maux de dos ;
le tube digestif : les signes peuvent être des maux de ventre ou de la diarrhée.
Chez les personnes qui se défendent très mal contre les infections (système immunitaire très affaibli) comme par exemple en cas de cancer ou de SIDA, la bactérie peut passer dans le sang et ainsi se répandre dans tout le corps. C'est ce qu'on appelle une tuberculose miliaire ou disséminée. Cela peut être mortel.
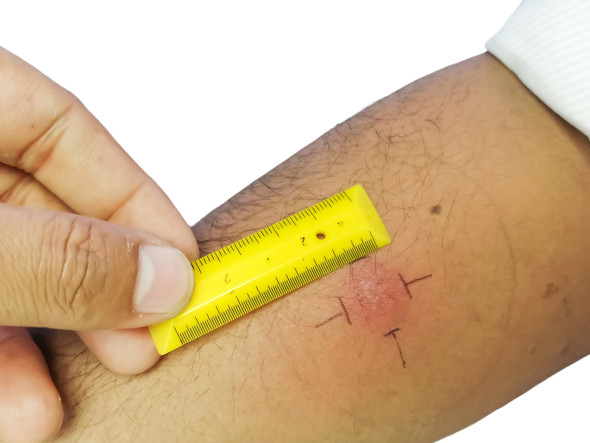
Test à la tuberculine ou intradermo-réaction (ou test de Mantoux)
Ce test consiste à
Si vous faites régulièrement des tests, que vos tests étaient négatifs et que votre dernier test est positif, on parle de « virage tuberculinique ». Cela veut dire que vous avez été récemment en contact avec la bactérie.
On réalise le test chez toutes les personnes qui ont été en contact étroit avec une personne atteinte de tuberculose, par exemple : les copains de classe, le personnel d'une institution, les collègues.
Le test n'est pas fiable à 100 % :
il donne parfois un résultat faussement positif (faux-positif) : une boule se forme alors que la personne n’a jamais été en contact avec la bactérie de la tuberculose ;
il donne parfois un résultat faussement négatif (faux-négatif) : la peau ne réagit pas alors que la personne a été infectée.
Les personnes qui ont reçu le vaccin BCG peuvent développer une réaction faussement positive au test à la tuberculine.
Le test à la tuberculine ne permet jamais d’affirmer à 100 % qu’une personne est malade. D’autres examens sont nécessaires pour confirmer le diagnostic.
Tests sanguins IGRA
Ces tests se font sur une prise de sang. Ils ne sont pas influencés par le vaccin BCG. Ils ne permettent pas non plus de faire la différence entre une tuberculose active ou une tuberculose latente. En Belgique, ces tests sont parfois utilisés à la place ou en plus du test à la tuberculine.
Examens bactériologiques
Ces examens recherchent la bactérie responsable de la tuberculose :
dans des crachats (expectorations) que vous fournissez 3 jours de suite ;
ou dans le sang, l'urine, le liquide du cerveau et de la moelle épinière (liquide céphalorachidien) par exemple, en fonction des symptômes.
Au laboratoire,
une coloration permet de voir les germes au microscope. Votre médecin reçoit le résultat quelques jours plus tard ;
une culture confirme le diagnostic. Votre médecin reçoit le résultat 4 à 6 semaines plus tard.
Examen radiologique
Une radiographie des poumons peut montrer des lésions caractéristiques, par exemple de « cavernes ».
Que pouvez-vous faire ?
Vous pouvez difficilement éviter une contamination. La plupart du temps, vous ne savez pas que vous avez été en contact avec une personne atteinte de la tuberculose. De manière générale, si vous toussez, toussez dans votre bras ou dans un mouchoir. De cette façon, vous envoyez moins de bactéries et de virus dans l'air.
Si vous avez une tuberculose pulmonaire, vous devez porter un masque jusqu’à ce que vous ne soyez plus contagieux.
Il est très important de prendre tous les médicaments prescrits de manière régulière, toujours à la même heure et sans arrêter le traitement avant la fin. En effet, si vous faites autrement :
Que peut faire votre médecin ?
Vaccination
Il existe un vaccin, le BCG (Bacille de Calmette et Guérin).
Ce vaccin n’empêche pas d’être contaminé. Il protège contre les formes graves de tuberculose. Il est proposé à certaines personnes et dans certaines situations. Votre médecin peut vous informer.
Traitement
En principe, les antibiotiques permettent de guérir complètement. Il faut prendre plusieurs médicaments antituberculeux en même temps, pendant au moins 6 mois.
Avant de commencer le traitement, le laboratoire teste si les antibiotiques agissent bien sur vos bactéries.
Si le risque d'infection est élevé pour les personnes proches, la personne atteinte de tuberculose est souvent isolée et le traitement est commencé à l'hôpital. Quand la personne n’est plus contagieuse, le traitement continue à la maison.
Le traitement classique dure 6 mois :
les 2 premiers mois, il faut prendre 4 médicaments différents :
la rifampicine,
l’isoniazide,
l’éthambutol,
le pyrazinamide ;
les 4 mois suivants, il faut prendre 2 médicaments :
la rifampicine,
l’isoniazide.
Il faut prendre tous ces médicaments chaque matin avant le déjeuner, à la même heure. Il est très important de respecter ces règles pour guérir de la tuberculose.
Les personnes
qui viennent d'une région où les bactéries résistent souvent aux antituberculeux ;
ou qui ont déjà été traitées et chez qui on n’est pas certain que le traitement s’est déroulé correctement,
commencent un traitement avec 5 médicaments. Ensuite, on adapte le traitement en fonction des résultats de la culture en laboratoire.
Si vous avez été en contact avec une personne atteinte de tuberculose active et que vous êtes une personne à risque de développer une tuberculose, votre médecin réfléchit à la possibilité de commencer un traitement.
Effets secondaires des médicaments
Les médicaments peuvent causer des effets secondaires.
Si vous avez des effets secondaires, parlez-en à votre médecin. Ensemble, vous pourrez décider de changer le traitement. Ne diminuez pas et n’arrêtez pas vos médicaments tout seul.
Principaux effets secondaires des médicaments :
rifampicine :
urines, sueur, salive, larmes et selles de couleur rouge-orange ;
problèmes au niveau du foie ;
réaction allergique ;
modification du fonctionnement de certains autres médicaments (interaction médicamenteuse) comme par exemple
isoniazide :
éthambutol :
pyrazinamide :
Suivi
Pendant le traitement,
le laboratoire analyse régulièrement :
vos crachats (glaires) pour rechercher les bactéries. On peut ainsi voir si vous répondez bien au traitement ;
vos prises de sang pour rechercher des effets secondaires, par exemple au niveau du foie ;
dans certains cas de tuberculose pulmonaire, on réalise régulièrement des radiographies des poumons.
Faut-il traiter une tuberculose latente ?
Normalement, on ne traite pas une tuberculose latente.
Si votre médecin pense que votre tuberculose risque de se réveiller, par exemple au début d’un traitement qui freine votre système de défense (système immunitaire), alors il est possible de traiter une tuberculose latente.