Troubles du rythme cardiaque
Quand le cœur bat de manière irrégulière, on parle de trouble du rythme (ou de la fréquence) cardiaque. Le cœur peut battre trop vite, trop doucement ou de façon irrégulière. Des battements peuvent aussi s'ajouter.

ivstiv
Le cœur se compose d’une oreillette gauche, d’une oreillette droite, d’un ventricule gauche et d’un ventricule droit. Ces cavités sont séparées par des cloisons. Le sang arrive dans le cœur par les oreillettes. Les ventricules éjectent le sang vers le corps. On distingue deux phases dans le mouvement du cœur : la phase de contraction (systole) pendant laquelle le cœur éjecte le sang vers le corps, et la phase de relaxation (diastole) pendant laquelle le cœur se relâche et se remplit de sang. Le cœur fonctionne de manière autonome, c'est-à-dire qu'il bat sans intervention de notre part. Le muscle cardiaque (myocarde) se contracte sous l'effet d'une stimulation (stimulus) électrique. Ce stimulus est créé dans un nœud de nerfs qu’on appelle le nœud sinusal, situé dans la paroi cardiaque de l’oreillette droite. Ce nœud sinusal est le stimulateur cardiaque (pacemaker) naturel. A partir du nœud sinusal, le courant se propage au muscle cardiaque par un système de conduction électrique particulier. Ainsi, les impulsions électriques traversent tout le myocarde. Ces impulsions stimulent ce muscle, qui se contracte.
Normalement, cela se fait de manière régulière, selon un rythme compris entre 60 et 100 battements par minute (rythme ou fréquence cardiaque) au repos. Le rythme cardiaque augmente en cas d’effort.
Parfois, le courant électrique est produit de manière irrégulière et beaucoup trop rapide dans l’oreillette. C’est ce qu’on appelle une fibrillation auriculaire. Dans ce cas, le rythme auquel le ventricule pompe devient, lui aussi, irrégulier. Ce trouble du rythme peut être dangereux : le risque de formation de caillots de sang augmente et, parfois, le cœur bat si vite qu'il n’assure plus sa fonction de pompe et entraîne une mort subite.
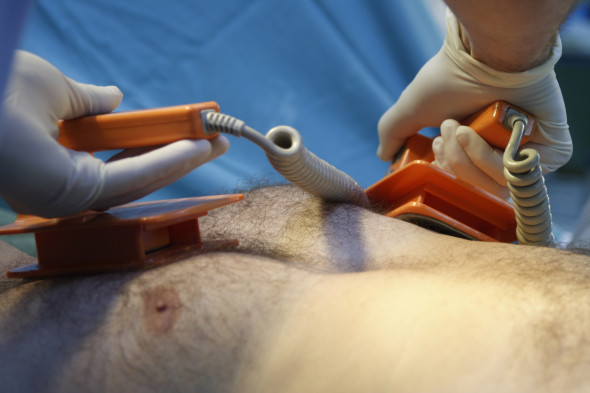
La cardioversion électrique est une technique consistant à utiliser un défibrillateur pour administrer un choc électrique au muscle du cœur et ainsi mettre fin aux troubles du rythme cardiaque. Il s'agit littéralement de réinitialiser le système électrique du cœur. Les chances de restaurer un rythme cardiaque normal dépendent d’une personne à l’autre. Les chances de réussite sont déterminées par les facteurs suivants :
l’âge : plus la personne est jeune, plus les chances de réussite sont grandes ;
l’absence d’autres problèmes cardiaques ;
l’apparition récente du trouble du rythme : quelques semaines ou quelques mois maximum.
La cardioversion électrique est généralement réalisée à l’hôpital, sous une anesthésie générale de courte durée, après une période de préparation pendant laquelle un traitement par médicaments a été prescrit. Elle est appliquée pour les troubles du rythme cardiaque tels que la fibrillation auriculaire et le flutter auriculaire.
La cardioversion est une procédure sûre mais, comme lors de toute intervention, des complications peuvent survenir :
un trouble du rythme cardiaque peut déclencher la formation de caillots de sang. Lorsque votre cœur bat à nouveau à un rythme normal, ce caillot peut être emporté avec le sang et, dans certains cas, provoquer une thrombose cérébrale (AVC). Pour éviter cette complication, la personne recevra des anticoagulants pendant 4 à 6 semaines avant la cardioversion.
les électrochocs peuvent entraîner une rougeur et une sensation de brûlure sur la peau du site d'administration, ressemblant à un coup de soleil.
Le médecin vous prescrit des anticoagulants, que vous devez prendre très rigoureusement pendant les 4 à 6 semaines avant l’intervention. Si le médecin n’est pas certain que le sang est suffisamment fluide, il peut vérifier l’éventuelle présence de caillots dans le cœur à l’aide d'une échographie transœsophagienne. Peu de temps avant l’intervention, un bilan sanguin et un électrocardiogramme (ECG) sont effectués. Vous discutez, en concertation avec le médecin généraliste et/ou le spécialiste (cardiologue), des médicaments que vous pouvez continuer à prendre.
Vous devez être à jeun pour la cardioversion. Cela signifie que vous n'êtes plus autorisé à fumer, boire ou manger pendant au moins 6 heures avant l’intervention. Avec l'accord de votre médecin, vous pouvez toutefois prendre vos médicaments avec une très petite quantité de liquide jusqu'à 2 heures avant la cardioversion.
On vous pose une perfusion. Un moniteur ECG est mis en place afin de surveiller votre rythme cardiaque au moyen d’électrodes. Votre tension artérielle est mesurée.
L'anesthésiste vous endort en vous administrant des médicaments par la perfusion. Vous dormirez pendant toute l’intervention, puis vous vous réveillerez au bout de 5 à 10 minutes.
Durant l’anesthésie, un choc électrique est administré. Après une première tentative sans effet, la quantité d'énergie par choc électrique est augmentée. Il arrive parfois que le rythme cardiaque se normalise pendant quelques battements, mais qu’il redevienne ensuite anormal. Dans ce cas, une nouvelle tentative est effectuée avec la même quantité d’énergie. En général, 3 à 5 tentatives suffisent pour retrouver un rythme normal.
Après l’intervention, votre tension artérielle et votre rythme cardiaque seront surveillés et, si nécessaire, vous recevrez des liquides et des médicaments via la perfusion pour faire remonter votre tension artérielle. L’anesthésie nécessaire à l’intervention n'a généralement pas d’effets indésirables désagréables par après.
En cas d'échec de la conversion électrique, le médecin décide souvent d'accepter le trouble du rythme, par exemple une fibrillation auriculaire, et de se contenter de s'assurer qu’il soit bien ‘supporté’. Pour ce faire, il utilise généralement des médicaments qui ralentissent le rythme cardiaque à une fréquence raisonnable. Dans ce cas, il veillera également à éviter la formation de caillots en prescrivant des anticoagulants.
S'il est malgré tout nécessaire de rétablir le rythme cardiaque, une nouvelle cardioversion électrique peut être tentée après vous avoir mis un certain temps sous traitement par des médicaments visant à normaliser le rythme cardiaque. Une cardioversion intracardiaque peut parfois être une option. La procédure consiste à introduire une électrode au niveau de l’aine et à la faire coulisser jusqu’au cœur pour y délivrer directement un électrochoc.
Une autre option est l’ablation. Pour ce faire, le médecin introduira un cathéter au niveau de l’aine et le fera coulisser jusqu’au cœur. Une fois sur place, il détruira, par l’application de chaleur ou de froid, le tissu cardiaque qui transmet mal les stimulations électriques. Une cicatrice se forme ainsi, empêchant le stimulus électrique de passer. Au total, le traitement dure entre 2 et 4 heures. Les chances de succès varient selon l’affection et l’individu mais, en moyenne, les troubles du rythme disparaissent chez 7 à 8 personnes sur 10.
Après une cardioversion électrique, vous devez rester en observation à l’hôpital pendant au moins 4 heures. Vous devrez attendre 2 heures avant de pouvoir manger et marcher.
Vous ne pouvez pas conduire un véhicule, utiliser des machines ou boire de l'alcool pendant les 24 heures qui suivent l’intervention. Il est conseillé de vous faire accompagner le jour de l’intervention.
Si la procédure a réussi, l’utilisation d’anticoagulants est maintenue pendant au moins 4 semaines, mais parfois aussi à vie. Le médecin généraliste et le cardiologue vous donneront les conseils nécessaires en la matière.
Guide de pratique clinique étranger
‘Cardioversion électrique’ (2007), mis à jour le 14.03.2017 et adapté au contexte belge le 28.01.2020 – ebpracticenet
Étape 1 sur 6
Quand le cœur bat de manière irrégulière, on parle de trouble du rythme (ou de la fréquence) cardiaque. Le cœur peut battre trop vite, trop doucement ou de façon irrégulière. Des battements peuvent aussi s'ajouter.

Le flutter auriculaire est un trouble du rythme cardiaque. Le cœur bat régulièrement, mais beaucoup trop vite, entre 240 et 350 fois par minute. Les oreillettes se contractent beaucoup trop vite et les ventricules ne suivent pas.

On parle d'insuffisance cardiaque quand le cœur ne pompe plus assez bien. Comme il n'envoie plus correctement le sang dans le corps, les organes les muscles reçoivent moins d'oxygène et de nutriments.

La fibrillation auriculaire (FA) est un trouble du rythme cardiaque dans lequel le cœur bat de manière irrégulière et généralement trop vite.