Le cancer du sein, qu'est-ce que c'est ?
Il est question de cancer du sein lorsque des cellules normales du sein se transforment en cellules malignes. Les cellules malignes ont la particularité de proliférer de manière incontrôlée et de pouvoir se disséminer dans d’autres parties du corps (métastases).
On n’en connaît pas toujours la cause exacte. Mais il existe certains facteurs de risque : l’apparition des premières règles à un âge précoce, une ménopause tardive, l’absence de grossesse menée à terme, une première grossesse après l’âge de 30 ans, l’utilisation prolongée d’un traitement hormonal de substitution (pour diminuer les symptômes liés à la ménopause), l’obésité, l’exposition aux rayons ionisants (par exemple par des radiographies régulières) et la consommation excessive d’alcool. Environ 5 à 10 % de tous les cancers du sein sont associés à une prédisposition héréditaire au cancer du sein (mutations des gènes BRCA1 et BRCA2).
Certains facteurs diminuent le risque de cancer du sein :
l'activité physique ;
le fait d'avoir eu un enfant à un jeune âge ;
le fait d’avoir eu plusieurs enfants ;
le fait de freiner (inhibition) la production hormonale des ovaires avant la ménopause par des médicaments ou en retirant les ovaires ;
le fait de retirer chirurgicalement les seins (mastectomie) en cas de cancer du sein héréditaire.
A quelle fréquence ?
À l’échelle mondiale, le cancer du sein est la première forme de cancer chez les femmes. Si l’on regarde tous les nouveaux cas de cancer, 1 fois sur 3, il s’agit d’un cancer du sein. Si l’on compte tous les décès dus au cancer, 1 fois sur 5, le décès est lié au cancer du sein. En 2017, le diagnostic a été posé chez 10.627 femmes vivant en Belgique. Le pronostic s'est fortement amélioré grâce à une prise en charge optimale. À l’heure actuelle, le taux de survie à 5 ans s’élève à 90 %. Cela signifie que 90 % des personnes atteintes d'un cancer du sein sont toujours en vie 5 ans après le diagnostic, donc 9 personnes sur 10.
L’augmentation du nombre de cas est principalement liée au fait que les personnes vivent de plus en plus longtemps. Le cancer du sein est très rare avant l'âge de 30 ans (0,2 % de tous les cas), mais il est nettement plus fréquent après l’âge de 45 ans. Le cancer du sein peut également toucher les hommes, mais c'est rare.
Dès que vous sentez ou voyez quelque chose au niveau de vos seins, il est conseillé de vous faire contrôler. Une masse dans un sein peut être bénigne, mais elle peut aussi être un des (premiers) symptômes de cancer du sein. Ces symptômes sont les suivants :
une boule (nodule) indolore dans le sein (dans environ 80 % des cas) ;
une fossette dans la peau (rétraction de la peau) ou un mamelon rétracté ;
une altération de la peau à proximité du mamelon (ressemblant à un eczéma) ;
une tumeur sous l'aisselle ;
un écoulement du mamelon.
Triple évaluation
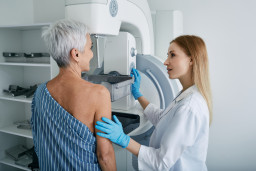
Le diagnostic repose sur ce que l'on appelle une triple évaluation : un examen clinique des seins, une mammographie et l’analyse d'un échantillon de tissu (biopsie) au laboratoire :
l'examen clinique du sein comprend une palpation systématique du sein et un examen des aisselles pour vérifier les ganglions. Si le ou la médecin décèle une anomalie locale, il ou elle passe à l'étape suivante.
une mammographie incluant 2 clichés (1 du haut vers le bas et 1 de côté) et/ou une échographie. S'il n’y a pas de signes de tumeur maligne, il n’est pas nécessaire de réaliser d’autres examens. Mais s’il y a des signes de tumeur maligne, l’étape suivante est une biopsie et une analyse de tissu.
l’analyse au microscope de tissu du sein prélevé par biopsie : il existe deux techniques, à savoir le prélèvement d’un bout de tissu du sein à l'aide d'une aiguille épaisse (biopsie au trocart) ou l’aspiration de cellules à l'aide d'une aiguille fine (ponction-aspiration cytologique). La première technique donne les meilleures chances de réussite. L'utilisation d'une aiguille fine augmente le risque de piquer à côté de la lésion. Dans ce cas, l’examen peut fournir un résultat faux-négatif (il ne détecte pas le cancer, pourtant bien présent).
Autres examens
Le ou la médecin teste également la sensibilité du type de tumeur aux hormones (œstrogènes et progestérone), car elle peut être importante pour le traitement.
Une IRM n'est pas réalisée systématiquement. Cet examen d’imagerie n’est effectué qu'en cas de doute, de formes familiales (héréditaires) de cancer et de récidive après un traitement.
L'utilisation d'autres techniques d'imagerie, telles qu'une scintimammographie MIBI avec administration de technétium ou un PET-scan, est envisagée au cas par cas.
La détection de marqueurs tumoraux dans le sang n’est pas utile pour le diagnostic. Les marqueurs tumoraux sont des protéines produites par la tumeur même ou par l'organisme en réaction à la tumeur. Ils sont principalement utilisés pour évaluer l’effet d’un traitement. Lorsqu'un traitement fonctionne, les marqueurs tumoraux diminuent.
Stadification du cancer du sein
La stadification consiste à déterminer le stade du cancer. La stadification concerne la tumeur même (stadification locale) et les métastases :
lors de la stadification locale, le ou la médecin évalue le degré de malignité et d’avancement de la tumeur dans le sein sur la base de ses caractéristiques. Si la triple évaluation ne fournit pas un niveau de certitude suffisant en la matière, le ou la médecin demandera une IRM.
lors de la stadification des métastases, le ou la médecin examine si la tumeur s'est déjà propagée aux ganglions de l’aisselle ou à distance, généralement dans le ventre ou les os. Un certain nombre d'examens complémentaires peuvent être nécessaires. Si le ou la médecin détecte un ganglion suspect dans l’aisselle, il ou elle réalisera une ponction-aspiration cytologique. Les métastases dans le ventre sont recherchées au moyen d'un PET-scan, les métastases dans les os à l’aide d'une scintigraphie osseuse.
Que pouvez-vous faire ?
Une bonne hygiène de vie a des effets protecteurs. Veillez donc à garder votre poids sous contrôle, ne fumez pas, modérez votre consommation d'alcool et faites suffisamment d'exercice.
Que peut faire votre médecin ?
Le traitement du cancer du sein dépend d'une personne à l’autre, mais il est toujours multidisciplinaire. Il est organisé au sein de ce que l’on appelle une « clinique du sein » et implique plusieurs spécialistes : chirurgienne ou chirurgien/gynécologue, oncologue, radiothérapeute, médecin généraliste, kinésithérapeute, ... Ensemble, ils ou elles décident de la stratégie de traitement dans le cadre d’une « Consultation oncologique multidisciplinaire » (COM). Le choix du traitement dépend de la taille de la tumeur, de son emplacement, de la présence de métastases et de l’état général de la personne.
Traitement selon le type de cancer
Le traitement sera différent en fonction du type de cancer. Les tumeurs peuvent être non invasives, invasives précoces ou métastatiques.
Tumeurs non invasives
Les tumeurs non invasives se limitent aux canaux qui amènent le lait jusqu’au mamelon (canaux galactophores). Elles n’ont donc pas envahi le tissu mammaire voisin.
À un stade très précoce, il y a seulement des cellules dont nous savons qu’elles peuvent devenir malignes à l'avenir (lésions à haut risque). En principe, ce type de lésion est toujours enlevée localement et analysée au laboratoire. Si l’analyse montre que des cellules cancéreuses sont déjà présentes, une radiothérapie ou un traitement hormonal suivra si nécessaire. Par la suite, une mammographie sera programmée tous les ans.
Dans le cas d’un cancer du sein débutant, retirer le sein (ablation chirurgicale) est le traitement de premier choix. L’équipe de la clinique du sein évaluera la possibilité d’une ablation limitée ou la nécessité d’une ablation complète du sein (mastectomie). Les modalités d'une reconstruction du sein sont discutées au préalable. Dans le cas d’une tumeur sensible aux hormones, un traitement hormonal est instauré. L’utilité d'une radiothérapie est examinée au cas par cas. Il n'est généralement pas nécessaire de retirer les ganglions de l’aisselle.
Dans la maladie de Paget, la tumeur se situe dans et autour du mamelon. Le traitement consiste alors à enlever le mamelon et l’aréole, suivi d'une radiothérapie. Une reconstruction par chirurgie plastique est ensuite possible.
Tumeurs invasives précoces
Les tumeurs invasives précoces ne se limitent plus aux canaux galactophores, elles ont envahi le tissu mammaire voisin, mais sans métastases. Pour les tumeurs étendues, une chimiothérapie est parfois administrée avant la chirurgie (chimiothérapie adjuvante).
La chimiothérapie a pour but de réduire la taille de la tumeur, pour faciliter l'opération par la suite. Si la chimiothérapie n’est pas nécessaire, l'équipe décidera de retirer le sein (mastectomie) ou de retirer la tumeur et les tissus sains qui l’entourent en préservant le sein (chirurgie conservatrice) suivi d'une radiothérapie. Si la biopsie des ganglions de l’aisselle montre la présence de cellules cancéreuses, les ganglions sont retirés. Dans la plupart des cas, l’opération est suivie d’une radiothérapie, qui débute normalement dans les 8 semaines, dès que la plaie chirurgicale est cicatrisée. S’il s'agit d’un cancer sensible aux hormones, l'opération est suivie d'un traitement hormonal associé à une chimiothérapie. Pour certaines tumeurs, un traitement par anticorps est proposé. Ce traitement ne peut pas être associé à certains produits de chimiothérapie. Lors d'un traitement hormonal, on donne parfois des médicaments qui renforcent les os (bisphosphonates) pour réduire le risque de décalcification osseuse.
Cancer du sein avec métastases
Lorsqu’il s’agit d'une tumeur sensible aux hormones ou que la sensibilité aux hormones n'est pas connue, un traitement hormonal est démarré. Face à une tumeur non sensible aux hormones ou à un cancer à progression rapide et/ou potentiellement mortel, une chimiothérapie est administrée. Il se peut que différents agents soient administrés successivement pour ralentir la croissance de la tumeur. Le choix se porte parfois sur un mélange de différents produits. La radiothérapie est envisagée en cas de métastases dans les os ou dans le cerveau.
Récidive
Avant tout, une récidive après un traitement fait toujours l’objet d'une discussion d’équipe. En principe, les nouvelles lésions locales sont retirées par chirurgie, suivi par une radiothérapie. Si le premier traitement consistait en une chirurgie conservatrice, une mastectomie est généralement nécessaire en cas de récidive. L'administration d’une chimiothérapie est examinée au cas par cas.
Suivi
À l'heure actuelle, le suivi d'un cancer du sein dure 10 ans. Les contrôles ont lieu tous les 3 mois pendant les 2 premières années, tous les 6 mois pendant les 3 années suivantes, puis tous les ans. Un examen clinique des seins et des aisselles est effectué lors de chaque visite.
Une mammographie est programmée tous les ans, et éventuellement complétée d’une échographie. L'IRM est réservée aux jeunes, aux formes héréditaires de cancer du sein, aux cancers très agressifs et aux cas dans lesquels la tumeur initiale n'était visible ni à la mammographie, ni à l'échographie.
Rééducation
Après une intervention pour un cancer du sein, il est possible que l'épaule soit moins mobile. Vous pouvez également souffrir d’une accumulation de liquide dans le bras (lymphœdème) du côté opéré. En effet, les ganglions ne sont plus là pour assurer un drainage lymphatique correct. Un ou une kinésithérapeute vous expliquera comment étirer et exercer les membres supérieurs et l'articulation de l'épaule. Vous devrez pratiquer ces exercices tous les jours, car ils réduisent l'œdème dans le bras et empêchent la rétraction du tissu cicatriciel, en particulier après le retrait des ganglions lymphatiques. Après une mastectomie, vous pouvez porter une prothèse mammaire (même quand vous êtes à la maison), de manière à faire porter un poids symétrique aux deux épaules.
Grossesse et cancer du sein
Si vous êtes enceinte, vous pouvez subir une intervention pour un cancer du sein sans le moindre risque. Mais la radiothérapie et l'hormonothérapie sont interdites. La chimiothérapie n'est pas recommandée pendant les 3 premiers mois de la grossesse et certains médicaments, pris plus tard pendant la grossesse, peuvent également être nocifs pour l'enfant à naître.
Après la fin du traitement d’un cancer du sein, attendez plus ou moins 2 ans avant d’être enceinte. Après 2 ans, il n’y a pas de risque de nouveau cancer du sein si vous tombez enceinte. Une grossesse débutée après l’arrêt de la chimiothérapie ou de la radiothérapie n’augmente pas le risque de malformation chez le fœtus.
Après une chirurgie conservatrice, il n’est généralement pas possible d’allaiter avec le sein opéré, mais bien avec le sein en bonne santé. Le traitement n’a aucune influence sur le lait du sein en bonne santé.