De quoi s’agit-il ?
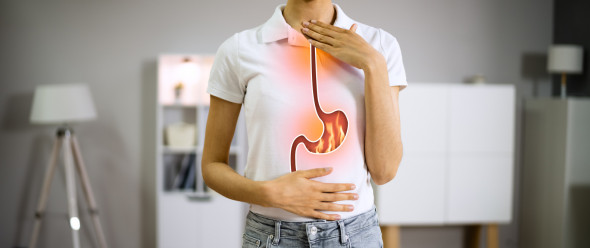
La maladie du reflux gastro-œsophagien (RGO en abrégé) est une maladie qui entraîne le remontée (reflux) du contenu acide de l'estomac dans l'œsophage. Cela provoque des douleurs et d'autres problèmes. Le nom est dérivé du latin : « gaster » signifiant l'estomac et « oesofagus » l'œsophage
La cause principale de ce reflux est un problème au niveau de l'anneau musculaire (sphincter) entre l’œsophage et l’estomac (sphincter œsophagien inférieur). Normalement, ce sphincter se relâche pour laisser passer la nourriture vers l’estomac et se contracte pour empêcher qu’elle remonte dans l’autre sens. En cas de reflux, ce sphincter se relâche de manière temporaire et inadéquate, et le contenu de l’estomac peut alors remonter dans l’œsophage.
Quelle est sa fréquence ?
La maladie du reflux gastro-œsophagien est fréquente. Une à deux personnes sur 10 en souffre en Belgique.
Le ‘brûlant’ (pyrosis) est le principal symptôme du RGO. Trois personnes sur quatre atteintes de RGO en souffrent.
Le pyrosis est une sensation de brûlure ou une sensation désagréable qui commence dans le creux juste sous le sternum ou derrière le sternum, et qui lance vers le cou.
Il est particulièrement associé aux repas copieux, aux aliments riches en graisse, au chocolat, au café, aux boissons fortement alcoolisées (spiritueux) et aux jus de fruits acides.
Il augmente quand vous vous penchez, soulevez un objet lourd ou portez des vêtements serrés.
L’autre symptôme principal est la régurgitation : le contenu de l’estomac remonte (reflue) involontairement vers la bouche. Vous n’avez pas de nausées, il ne s’agit pas de vomissements.
Les autres symptômes sont une sensation de boule dans la gorge, de la douleur et/ou des difficultés à avaler et une production excessive de salive.
Le RGO peut également entraîner une toux chronique, des maux de gorge, un enrouement et une atteinte de l’émail dentaire.
Le médecin commencera par vous poser des questions. Cela suffit en général pour poser le diagnostic.
L’examen de l’estomac qui permet de regarder dans l’estomac avec une caméra insérée par la bouche (gastroscopie) n'est pas d’office prescrit. On le fait uniquement dans certains cas, par exemple :
Si le médecin trouve souhaitable de réaliser cet examen, il vous enverra chez un spécialiste du système gastro-intestinal (gastro-entérologue).
Que pouvez-vous faire ?
Relevez la tête du lit d'environ dix centimètres, et évitez les vêtements trop serrés autour de la taille. Le soir, ne mangez pas trop tard, essayez de consommer des petites portions, au besoin à une fréquence plus élevée. Si vous êtes en excès de poids, il est recommandé d’essayer d’arriver à un poids sain. Idéalement, il est conseillé d’arrêter de fumer.
Certains aliments pourraient aggraver les symptômes. Par exemple les agrumes, les boissons fortement alcoolisées, les tomates, le café, les oignons, les épices, les aliments gras ou frits, le chocolat et la menthe. Mais ce point reste sujet à controverse. Jusqu'à présent, rien ne prouve que l'arrêt de ces aliments réduise les problèmes. Les réactions varient aussi d'une personne à l’autre. C’est donc à vous de trouver les produits qui aggravent vos symptômes. Si vous en décelez, essayez de les éviter.
Que peut faire votre médecin ?
Le médecin vous donnera les conseils mentionnés ci-dessus. Il peut aussi vous prescrire des médicaments.
Les antiacides neutralisent l'acide. Ils sont en vente en pharmacie sans ordonnance. Mais en général, ils ne suffisent pas si les symptômes sont très graves.
Il existe des médicaments qui freinent la production d’acide par l’estomac : les inhibiteurs de la pompe à protons (IPP).
La dose et la durée du traitement par IPP dépend de plusieurs facteurs. On conseille en général de diminuer progressivement ces médicaments après 1 à 2 mois, puis de ne plus les utiliser que si nécessaire et à la dose la plus faible pour faire effet.
Si les médicaments n’apportent pas d’amélioration, le médecin vous orientera vers un spécialiste du système gastro-intestinal (gastro-entérologue) pour des examens complémentaires.