De quoi s’agit-il ?
Après la naissance, on examine attentivement l’enfant à 3 moments différents :
- juste après la naissance, dans la salle d’accouchement : on vérifie que le bébé s’adapte bien à la vie en dehors de l’utérus ;
- lorsque le bébé est âgé d’environ 1 jour : un pédiatre effectue un examen de la tête aux pieds ;
- lorsque le bébé est âgé de 7 jours : on répète un examen complet. Il peut être réalisé par le pédiatre de l’hôpital ou au domicile, par un pédiatre ou le médecin généraliste, si la maman a déjà quitté l’hôpital.
Le bébé est déshabillé entièrement, pour que le médecin puisse examiner l’ensemble du corps. L’examen est pratiqué dans une pièce suffisamment chauffée. Le médecin posera également quelques questions sur le déroulement de la grossesse et de l’accouchement afin de se faire une bonne idée de l’état de santé général du nouveau-né.
Premier examen
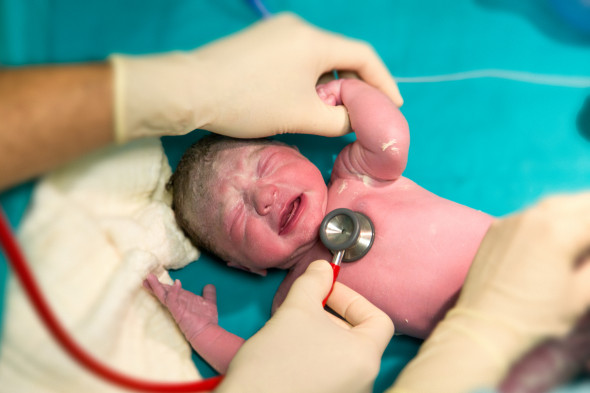
L’accouchement est un moment très intense pour le bébé : une fois né, il a besoin de quelques minutes pour récupérer. Le test d’Apgar permet de déterminer comment le bébé s’adapte à la vie en dehors de l’utérus. Environ 1 minute après la naissance, on évalue sa respiration, la coloration de sa peau, son tonus musculaire, son rythme cardiaque et sa réactivité aux stimulations. Chacun de ces paramètres est côté sur une échelle de 0 à 2 : 0 signifie « absent » et 2, « optimal ».
Un score total est calculé sur 10 points.
- Un score inférieur à 4 confirme la présence de problèmes potentiellement graves. Dans ce cas, le bébé est immédiatement mis sous oxygène.
- Un score de 4 à 6 est fréquent. Il signifie que le bébé réagit correctement, mais pas encore de manière optimale. Dans ce cas, on répète l’examen après 5 et 10 minutes.
- Un score supérieur à 7 signifie que le bébé réagit normalement.
Peu de temps après la naissance, on mesure aussi le poids, la taille et le tour de tête.
Examen de la tête aux pieds
Pendant cet examen, on examine le corps du bébé de manière complète.
Peau
Le médecin examine attentivement la peau du bébé. Les observations suivantes sont fréquentes :
- Lanugo : à la naissance, la peau du bébé est souvent couverte d’un fin duvet. Ces petits poils sont parfaitement normaux, ils tiennent le bébé au chaud. Ils disparaissent dans les premiers jours après la naissance.
- Sébum : il s’agit d’une couche grasse, de couleur blanche, que l’on observe sur la peau du nouveau-né, principalement dans les plis cutanés. Le sébum disparaît spontanément au bout de quelques jours.
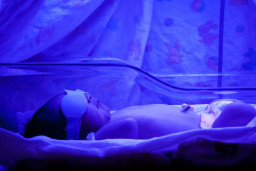
- Jaunisse : environ 1 enfant sur 3 développe une jaunisse pendant sa première semaine de vie. La peau devient légèrement jaune. Cette jaunisse disparaît généralement toute seule, sans traitement. Si le médecin pense à une jaunisse anormale, il demandera une prise de sang. Une photothérapie est parfois nécessaire : le bébé est mis sous une lampe UV.
- Fraise (hémangiome) : il s’agit d’une grande quantité de petits vaisseaux sanguins, dans ou sur la peau, sous forme de taches rouges planes ou légèrement surélevées. Ces taches peuvent être présentes à la naissance ou apparaître dans les premiers mois qui suivent la naissance. Les hémangiomes du nourrisson sont sans danger, et la grande majorité disparaissent tout seuls. Un traitement n’est généralement pas nécessaire.
État nutritionnel et hydratation
- Un bébé trop petit ou qui a un poids trop faible à la naissance, peut révéler un trouble de croissance dans l’utérus.
- L’élasticité de la peau donne une indication de l’état d’hydratation du bébé.
Séquelles dues à l’accouchement
Pendant l’accouchement, le bébé doit passer par un étroit canal, ce qui peut entraîner une série d’anomalies bénignes :
- Bosse du nouveau-né : il s’agit d’une bosse molle sur la tête du bébé, remplie de liquide. Elle disparaît généralement toute seule 1 à 3 jours après la naissance.
- Céphalhématome : il s’agit d’une bosse sur la tête du bébé, due à un épanchement de sang entre le crâne et l’enveloppe qui recouvre l'os du crâne (le périoste). Elle ne nécessite généralement pas de traitement : le corps évacue le sang en quelques semaines ou mois.
- Épanchement de sang sur le blanc de l’œil : le blanc de l’œil est de couleur rouge vif. L’épanchement de sang n’est pas douloureux et disparaît automatiquement au bout de 1 à 3 semaines.
- Fracture de la clavicule : les mouvements du bras peuvent parfois être un peu limité par une fracture de la clavicule, mais elle guérit spontanément en quelques jours, voire 2 semaines tout au plus.
Cœur et circulation sanguine
- Coloration de la peau : la peau doit être rosée. Une coloration bleue des lèvres ou de la langue indique un manque d’oxygène.
- Pouls : chez un enfant en bonne santé, la fréquence cardiaque est de 100-160 battements par minute, mais elle peut grimper jusqu’à 200 battements par min lorsque l’enfant pleure.
- Le souffle au cœur : le médecin écoute le cœur du bébé à l’aide d’un stéthoscope. S’il entend un souffle au cœur, des examens complémentaires peuvent être réalisés pour vérifier que le souffle est bénin et identifier une éventuelle anomalie cardiaque.
- Pulsations dans le pli de l’aine : le médecin contrôle que les battements de cœur sont bien ressentis dans les artères passant des deux côtés dans le creux de l’aine.
Appareil respiratoire
Le médecin écoute les poumons du bébé à l’aide du stéthoscope. Normalement, le nouveau-né respire entre 40 et 60 fois par minute. Les difficultés respiratoires peuvent êtres dues à une maladie des poumons, mais aussi du cœur, à des infections ou à un trouble métabolique.
Système nerveux et organes des sens
- Crâne : comme le crâne n’a pas fini sa croissance, les différents os ne sont pas encore entièrement soudés. Le nouveau-né a normalement deux fontanelles : une grande et une petite. Une fontanelle est une ouverture entre les os du crâne. La fontanelle postérieure se referme vers l’âge de 2 à 6 mois. La fontanelle antérieure se referme complètement entre l’âge de 8 et 24 mois.
- Mouvement : le médecin examine si le bébé bouge spontanément les 4 membres dans les mêmes proportions.
- Réflexes : le médecin contrôle, entre autre, les réflexes de succion, de préhension (agripper un objet), de sursaut et de marche.
- Yeux : le médecin vérifie s’il y a des anomalies au niveau des yeux. Il peut éventuellement aussi tester si la pupille se ferme bien à la lumière (réflexe pupillaire).
- Oreilles : le médecin contrôle s’il y a des anomalies au niveau de l’audition.
Appareil digestif
- Bouche : le médecin palpe le palais pour vérifier qu’il est bien complètement fermé.
- Ventre : le médecin palpe le ventre et l’ausculte au stéthoscope. Le foie peut souvent être palpé chez le nouveau-né, au contraire de la rate. Si le médecin palpe d’autres masses, il peut éventuellement demander des examens complémentaires. Le médecin contrôle aussi le cordon ombilical et vérifie qu’il cicatrise bien. Une hernie ombilicale est fréquente chez le nouveau-né, elle guérit généralement sans traitement après quelques années.
- Anus : le médecin vérifie systématiquement l’anus et demande si l’enfant a déjà produit des selles.
Organes génitaux
- Chez les petits garçons, le médecin palpe pour vérifier que les 2 testicules sont bien présents dans le scrotum et que le pénis est normalement formé. La longueur entre le pubis et l’extrémité du pénis doit être d’au moins 2,8 cm.
- Chez les petites filles, le médecin vérifie que les grandes lèvres, les petites lèvres et le clitoris ont un aspect normal. Les pertes blanches sont normales chez les bébés.
Squelette et hanches
- Bras et mains : le médecin regarde notamment la position des plis dans la paume de la main.
- Jambes et pieds : le médecin examine notamment si le bébé a un pied bot.
- Hanches : le médecin contrôle la mobilité des hanches et vérifie que les 2 cuisses ont la même taille. Une différence peut être due à un développement anormal de la hanche. Parfois, une échographie est nécessaire pour exclure la présence d’anomalies.
Poids
Les premiers jours, le poids est contrôlé tous les jours. Il est normal qu’un nouveau-né perde 10 % de son poids de naissance au cours des 5 premiers jours.
Dépistage d’anomalies congénitales
Tous les enfants qui naissent en Belgique bénéficient d’une prise de sang au niveau du talon, 3 jours après la naissance. Cette prise de sang est généralement effectuée à la maternité, chez la sage-femme ou au cabinet du médecin traitant. L’échantillon de sang est ensuite analysé en vue de dépister une série de maladies congénitales rares.